Зміст
- Напрямки реабілітації після інсульту
- Відновлення рухової активності та ЛФК
- Реабілітація мовленнєвої функції і навичок письма
- Соціальна адаптація
- Психологічна реабілітація
- Боротьба з ускладненнями після інсульту
- Дієтичне харчування після інсульту
Незважаючи на прогрес у медицині сьогодні, інсульт головного мозку до цих пір залишається важкою проблемою, так як дане порушення важко передбачити, ефективні методики лікування не доступні кожній людині, а наслідки цієї серцево-судинної катастрофи дуже важкі.
Навіть, якщо фахівці надали всю необхідну медичну допомогу в повному обсязі, частота смертей у гострому періоді інсульту зберігається на високому рівні, крім того, небезпека для життя існує і після стабілізації стану, так як ускладнення бувають серйозними, а іноді й несумісні з життям.
Пріоритетним питанням медицини, звичайно ж, є виживання пацієнта після інсульту. Але не менш важливе значення має і життя людини після того, що сталося. Як же бути далі, якщо деякі функції організму втрачено назавжди?
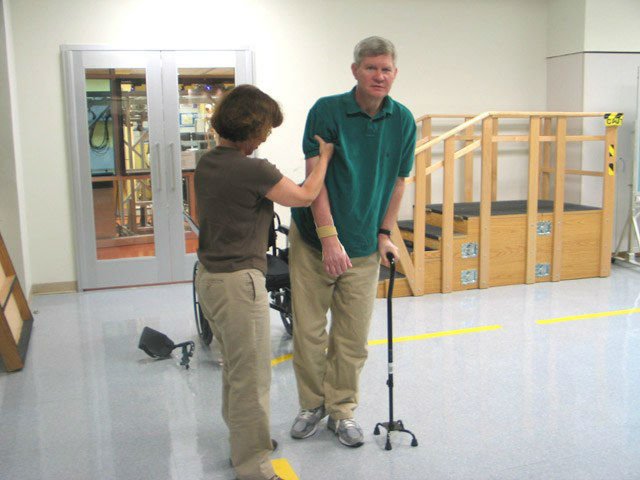
Реабілітація після інсульту повинна бути комплексною і включати не тільки медичну сторону, але і соціальну
Як відомо, більшість людей після перенесеного інсульту купують ту чи іншу ступінь інвалідності. Одні не можуть самостійно пересуватися, обслуговувати себе, розмовляти, інші ж втрачають навіть здатність до спілкування з зовнішнім світом, до виконання базових життєвих потреб (харчування, туалет тощо).
Ступінь неврологічного дефіциту в першу чергу залежить від типу інсульту (геморагічний чи ішемічний), його локалізації і величини пошкодженої ділянки від своєчасної наданої першою та спеціалізованої медичної допомоги. Але великий внесок в якість подальшого життя вносить і реабілітація після інсульту. Це потужний лікувальний і відновний інструмент, який дозволяє поставити на ноги пацієнта після інсульту в переносному і прямому сенсі.
Важливо підкреслити! Ступінь залишкових явищ після інсульту, а також їх відновлення (інколи повне) безпосередньо залежить від належної, своєчасної та комплексної реабілітаційної програми.
Напрямки реабілітації після інсульту
Загальновідомим фактом є те, що кількість нервових клітин в головному мозку в рази перевищує необхідну кількість для виконання наших повсякденних завдань (організм використовує тільки 5-7% нейронів мозку). Тому при загибелі частини з функціонуючих клітин, є всі шанси на те, що людина зможе активувати деяку частину з “сплячих” нейронів, відбудеться утворення нових міжнейрональних зв’язків і втрачена функція може частково відновитися, хоча відомі непоодинокі випадки повного відновлення пацієнта навіть після важкого і великого інсульту.
Але для того, щоб зробити це, необхідно велике бажання, терпіння і час, а допоможе вам правильна реабілітація та підтримка близьких людей.
Відео-передача про відновлення після інсульту:
Відновлення після інсульту

Watch this video on YouTube
Коли необхідно приступати до реабілітації?
Приступати до відновлення необхідно з перших днів після інсульту, як тільки минула загроза для життя в гострому періоді захворювання. Всі відновно-лікувальні заходи повинні підбиратися в індивідуальному порядку і враховувати всі особливості конкретного випадку захворювання та ступеня ураження.
Загальні рекомендації з періоду початку відновного лікування:
Згідно Асоціації Європи з вивчення інсульту, до реабілітації необхідно розпочинати не пізніше, ніж через 3-4 тижні після розвитку інсульту головного мозку.
Судячи за даними клінічних досліджень, раннє призначення відновлювальних заходів значно покращує прогноз відновлення і зменшує кількість повторних інсультів, ніж пізніше.
Як правило, відновлення триває протягом першого року після інсульту, причому самі швидкі результати досягаються в першому півріччі. Якщо до кінця цього періоду деякі функції не відновились, то, швидше за все, чекати цього не слід.
Реабілітаційна програма
Програма реабілітації повинна підбиратися в кожному випадку окремо, виходячи з присутніх у пацієнта порушень. Загалом, відновлення складається з наступних частин:
- лікувальна фізкультура для відновлення рухової активності, в тому числі дрібної моторики;
- реабілітація мовленнєвої функції і навичок письма;
- соціальна адаптація;
- спеціалізована психологічна допомога;
- заходи по боротьбі з віддаленими ускладненнями інсульту;
- дієтичне харчування;
- профілактика повторних інсультів.
Методи відновлення
Сучасна медицина володіє досить широким арсеналом реабілітаційних методик, з яких можна скласти чудову і дієву відновну програму:
- фізіотерапевтичні методики (лазерне лікування, бальнеотерапія, електростимуляція, електрофорез, баротерапія, грязьові ванни тощо);
- механічні відновлювальні методики (кінезіотерапія);
- масаж, мануальна терапія, остеопатія;
- лікувальна фізкультура (ЛФК);
- методики альтернативної медицини (апітерапія, акупунктура, фітотерапія, гомеопатія);
- професійна допомога логопеда;
- психологічна допомога;
- протезування та спеціалізована ортопедична допомога;
- реконструктивна хірургія, наприклад, при м’язових контрактурах;
- санаторно-курортне лікування;
- соціально-побутова адаптація (навчання до самообслуговування, організація побутового життя і допоміжне оснащення житла пацієнта, забезпечення сурдо – або тифлотехникой);
- трудова реабілітація.
Ідеально, якщо є можливість направлення пацієнта в спеціалізований реабілітаційний центр. Зважаючи на поширення у збільшення випадків інсультів такі центри функціонують у всіх великих містах. В такому центрі, призначеному спеціально для постінсультних пацієнтів, є всі технічні та кадрові умови для якнайшвидшого одужання і повного відновлення.
Якщо пацієнта не вдається визначити в реабілітаційний центр (це досить витратний вид лікування), то при бажанні не найгірший результат можна отримати при відновленні в умовах поліклініки та вдома.
Відновлення рухової активності та ЛФК
У відновленні рухової активності в тій чи іншій мірі потребують усі пацієнти після інсульту, так як найпоширенішими наслідками судинної катастрофи, незалежно від виду (ішемія головного мозку або крововиливу), є парези і паралічі кінцівок.
Для довідки: парезом називають часткову втрату здатності до руху, яка часто проявляється зниженням м’язової сили в руці або нозі. Параліч – це повна втрата здатності до активного руху.
Після інсульту рухові порушення носять нерівномірний характер, що залежить від того, який м’яз постраждала, тобто ділянку головного мозку, що відповідає за її рухову іннервацію. Можуть спостерігатися:
- монопарез або монопаралич однієї руки або ноги;
- геміпарез (гемипаралич) – це знерухомлення руки і ноги на одній стороні тіла;
- парапарез буває верхній (не рухаються обидві руки) і нижній (вражені дві ноги);
- тетрапарез – це найважче рухове порушення після інсульту, ні одна з кінцівок не здатна до активних рухів.
Необхідно відзначити, що відновити функцію нижньої кінцівки в повному обсязі простіше, ніж руки, так як повернути дрібну моторику досить складно.
Існує кілька методик відновлення рухової активності, основною з них є лікувальна фізкультура.
ЛФК
Лікувальна гімнастика дає можливість:
- попередити ускладнення тривалого вимушеного постільного режиму (пролежні, тромбэмболии, застійні пневмонії, прогресування серцевої недостатності, атрофія м’язів);
- попередити утворення м’язових контрактур у групах м’язів, які після інсульту знаходяться в стані гіпертонусу;
- підвищити м’язову силу паретичних кінцівок;
- поліпшити обмінні та мікроциркуляторні процеси у тканинах організму;
- налагодити функціонування внутрішніх органів;
- відновити загублені під час інсульту рухові навички та функції;
- відновити дрібну моторику рук.
Лікувальна гімнастика повинна проходити поетапно, починаючи з перших днів після інсульту.
Виділяють основні етапи ЛФК:
Початковий етап лікувальної гімнастики називають пасивним, так як активні рухи пацієнт ще не може виконувати за станом здоров’я або вони йому поки протипоказані. Методи пасивної гімнастики спрямовані в основному на профілактику ускладнень після інсульту.

Спеціальний апарат для правильної укладки пацієнта після інсульту і лікування положенням
Лікування починають з правильного положення пацієнта в ліжку (укладання), а також регулярне зміна положення. Це дозволяє попередити розвиток пролежнів, тромбозів судин, м’язової контрактури.
Важливо пам’ятати! Вид укладання залежить від рухових порушень, які присутні у даного пацієнта, тому такі рекомендації повинен давати тільки фахівець, який займається лікуванням хворого.
Паралельно приступають до пасивних вправ. Суть полягає в тому, що рухи в кінцівках виконуються сторонньою людиною (медичним персоналом або родичами після навчання).
Розробляють поступово кожен суглоба, починаючи з центру рук, закінчуючи периферичними суглобами ніг (плечові, ліктьові, променезап’ясткові, дрібні суглоби кистей, тазостегнові, колінні, гомілковостопні і дрібні суглоби стоп). Рухи повинні відповідати типу суглоба – згинання, розгинання, кругові обертання, приведення і відведення. Починати слід з малої амплітуди, поступово доводячи її до максимальної для конкретного суглоба.
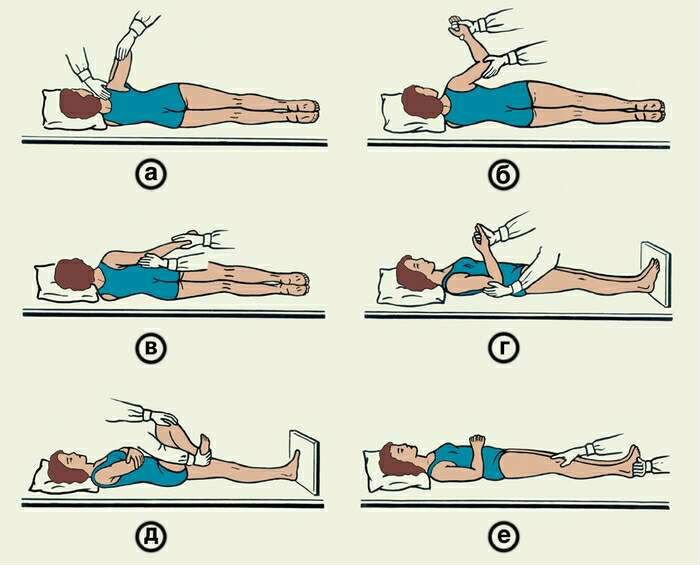
Комплекс пасивних вправ у пацієнтів, що перенесли інсульт
В обов’язковому порядку виконується дихальна гімнастика для профілактики застійної пневмонії, а також масаж.
ЛФК в умовах постільного режиму починається тоді, коли людина може самостійно здійснювати якісь руху у межах своєї ліжку в положенні лежачи і для цього вже немає медичних протипоказань. Потрібно підібрати і регулярно виконувати комплекс вправ для верхніх кінцівок, для нижніх, а також для інших м’язів тулуба. У цьому допоможе фізіотерапевт або лікар-реабілітолог. Фахівець навчить всім тонкощам вправ, пояснить, скільки і як часто їх необхідно виконувати.
ЛФК в положенні сидячи, як правило, починається на 3-4 тижні після інсульту. До цього часу більшості працьовитих пацієнтів вдається зайняти сидяче положення. Для початку необхідно освоїти просте сидіння зі спущеними ногами без опори під спиною. Починати слід з 2-3 хвилин, поступово доводячи час до 10-15 хвилин.
Після попереднього успіху можна приступати і до спеціального комплексу вправ для всіх м’язових груп. На даному етапі вже можна приступати до відновлення мовних функцій (спеціальні вправи для артикуляційних м’язів), дрібної моторики кистей (особливо тут добре себе зарекомендували дитячі іграшки для розвитку дрібної функції руки).
Відео-передача про відновлення рухів і дрібної моторики після інсульту:
Як відновити руху після інсульту

Watch this video on YouTube
ЛФК в положенні стоячи починається із спроб пацієнта встати на ноги. Звичайно, спочатку ці спроби мають бути лише зі сторонньою допомогою, а також з використанням спеціальних ортопедичних приладдя для додаткової опори.
Як правило, лікувальна гімнастика спочатку включає нетривале стояння біля ліжка, поступово час необхідно збільшувати. Потім потрібно починати прогулянки з сторонньою допомогою біля ліжка, в межах кімнати або палати. Тривалість і дистанцію прогулянок потрібно збільшувати поступово. Відмінний результат дають піші прогулянки на свіжому повітрі в комфортну для пацієнта погоду. Після цього етапу можна приступати і до вправ в положенні стоячи, які можуть включати навіть заняття на різноманітних тренажерах.

Відновлення дрібної моторики за допомогою ігрових методик є дуже ефективним
Інші методи відновлення рухів
В комплексній реабілітації пацієнтів після інсульту використовують і зовнішні методи активації рухової активності, наприклад, електростимуляція м’язових волокон. Суть полягає в стимуляції паретичних груп м’язів електричними імпульсами за допомогою спеціальних апаратів.
При цьому поліпшуються обмінні та мікроциркуляторні процеси в тканинах, збільшується скоротність м’язів, зменшується патологічний гіпертонус. Ця методика в основному застосовується у пацієнтів, у яких ЛФК утруднена або безрезультативна. Сьогодні існує багато різновидів апаратури для електростимуляції в домашніх умовах.
Також досить часто застосовують особливий вид ЛФК – механотерапія (або кінезіотерапія). Це відновне лікування за допомогою рухів, але з використанням спеціальних тренажерів. Існує кілька видів таких механічних апаратів, дія яких спрямована на розробку тієї чи іншої м’язової групи. Також в спеціалізованих центрах можна зустріти такі апарати для правильної укладки пацієнта (вони набагато ефективніше, ніж ручне надання необхідної пози хворій людині).

Рухова реабілітація в спеціалізованому центрі під контролем лікаря-реабілітолога відбувається швидше і якісніше
Реабілітація мовленнєвої функції і навичок письма
Другим по частоті наслідком інсульту є порушення мовлення або афазія.
Відновлення цієї функції організму відіграє велику роль не тільки в медичній реабілітації пацієнта, але і в соціальній. Чим швидше відновиться контакт з навколишнім світом, тим швидше людина зможе повернутися до звичної і нормального життя.
Для довідки: виділяють два основних види афазії – моторна та сенсорна. Моторна афазія – коли людина втрачає здатність до висловлювання своїх думок (замість слів у пацієнта виходить набір незрозумілих звуків), але при цьому він розуміє звернену до нього мову. Паралельно спостерігаються грубі порушення письма і читання. Сенсорна афазія – це коли людина не розуміє звернені до нього слова, але може вимовляти правильні слова і мовні конструкції (висловлювати свої думки).
В основі відновлення мовної функції лежать регулярні заняття з логопедом-афазіологом, а також обов’язкове виконання завдань на будинок. У цьому процесі не останню роль грають близькі люди. Ні в якому разі не можна ізолювати людину від спілкування. Навіть якщо ви не розумієте, що він хоче сказати. Поступово пацієнти починають вимовляти окремі слова, а потім цілі мовні конструкції. Якщо не порушена дрібна моторика, то повертається і здатність до листа.
Мова після інсульту відновлюється досить довго, приблизно цей процес займає до 2 років. Тому ні в якому разі не можна відступати після перших місяців неефективних занять.
Відео з вправами для відновлення мови при моторної афазії:
Урок №5. Відновлення мовлення при афазії афферентной

Watch this video on YouTube
Соціальна адаптація
Обов’язковим супутником постінсультного періоду у багатьох пацієнтів є соціальна дезадаптація, яка пов’язана з порушенням рухової активності, мовними проблемами, больовим синдромом, порушенням роботи тазових органів, втратою соціального статусу і звичного місця в суспільстві (особливо це важко для людей працездатного віку).
Такі пацієнти потребують здоровий клімат в сім’ї. Вони ні в якому разі не повинні відчувати себе тягарем. Для цього можна придумати ряд обов’язків по будинку, які зможе виконувати хвора людина і відчувати себе корисним та активному членом сім’ї.
Добре, якщо людина може повернутися до колишньої роботи або знайти іншу, яка більше підходить за станом здоров’я. У розвинених країнах світу існують спеціальні організації, які допомагають людям, що перенесли інсульт, знайти роботу.
Якщо людина вже на пенсії, то його необхідно зайняти іншим заняттям, наприклад, в’язання, колекціонування, шиття та інші хобі.

Для швидкого одужання людини після інсульту дуже важлива соціальна адаптація, хворий не повинен почувати себе тягарем
Важливо забезпечити людині постійне спілкування і періодичну зміну обстановки. Можна хворого брати з собою в магазин, у кіно, в гості. Також періодично людина може відпочивати в санаторіях.
Психологічна реабілітація
Великою мірою ефективність реабілітації залежить від наполегливості, терпіння родичів і самого пацієнта. Дуже важливим компонентом психологічної реабілітації є підтримка близьких людей. Необхідно постійно бути оптимістично налаштованим, вселяти в хворого людині віру в успіх, постійно підбадьорювати і хвалити.
Необхідно враховувати, що частим наслідком інсульту є астено-депресивний синдром, тому не можна ображатися на потерпілого, якщо він у поганому настрої, кричить на вас ні за що, відмовляється від гімнастики і масажу. У такому випадку потрібно не наполягати на лікувальних процедурах, а постаратися звернути увагу пацієнта на інші речі, наприклад, розмова про улюбленої телепередачі.
Найкращим варіантом психологічної адаптації є допомога професійного психотерапевта, який має досвід роботи з постинсультными пацієнтами.
Боротьба з ускладненнями після інсульту
У зв’язку з інсультом, а також необхідністю тривалого постільного режиму пацієнти після інсульту схильні ряду специфічних ускладнень. Нижче розглянуті найбільш часті з них, а також методи їх запобігання.
М’язова контрактура
Після інсульту деякі м’язи, над якими втрачено контроль у головному мозку, можуть переходити в стан гіпертонусу (спастичний параліч або парез), при цьому рухова активність у них втрачена. Кінцівка при цьому займає вимушене пасивне положення. Наприклад, рука притискається до тулуба, згинається в променевозап’ястному і ліктьовому суглобі, кисть складається в кулак. Якщо регулярно не міняти положення паралізованою кінцівки, то з часом утворюється м’язова стійка контрактура, виправити яку можна тільки шляхом реконструктивної хірургії.
З метою попередити дане ускладнення застосовують лікування положенням і пасивну гімнастику, які описані вище. Також використовують механотерапію. За допомогою правильного укладання (спастичні м’язи повинні піддаватися розтяжці) на спеціальних тренажерах-ліжках можна звести нанівець ризик розвитку контрактури.
У комплексній профілактиці застосовують масаж. Легкому мануального впливу підлягають ті групи м’язів, тонус яких підвищений, а м’язи з нормальним тонусом масажуються більш інтенсивно. Також застосовують теплолікування (парафінові й озокеритові аплікації), введення ліків-міорелаксантів.
Пацієнтам зі спастичним парезом категорично заборонені вправи, які можуть підсилити м’язовий тонус, наприклад, стискання гумового м’яча в кисті, заняття з экспандером.
Пролежні
У кожному разі пролежні після інсульту – це результат поганого догляду за лежачим пацієнтом або відсутності такого взагалі.
На замітку: пролежень – це омертвіння м’яких тканин в місцях, де створюється великий тиск при тривалому постільному режимі, наприклад, в області кісткових виступів. Найчастіше пролежні утворюються в області крижів і куприка, лопаток, сідниць, п’ят.
В основі розвитку пролежнів лежить недостатнє кровообеспечение ділянки, тиск на якому перевищує тиск всередині кровоносних капілярів, що призводить до ішемії і омертвіння окремої ділянки тіла. Для утворення пролежня достатньо, щоб вищевказані умови діяли всього протягом 2 годин.
Тому для запобігання цього грізного ускладнення (часто пролежні є причиною сепсису та смерті пацієнта) необхідно:
- перевертати хворого у ліжку кожні 2 години;
- стежити за гігієною шкіри, особливо місць, які піддаються підвищеному тиску;
- стежити, щоб на ліжку не було складок, крихт, нерівностей;
- застосовувати спеціальні протипролежневі матраци, функціональні медичні ліжка;
- щоденна обробка місць підвищеного ризику спиртовими антисептиками;
- загальнозміцнююча терапія.

Балонний протипролежневий матрац
Застійна пневмонія
Причиною даного ускладнення є гіподинамія і тривалий постільний режим. При цьому в кровоносному руслі легень відбуваються застійні зміни, порушується нормальна вентиляція легеневої тканини, частина легень не бере участі в газообміні, страждає дренажна функція бронхіального дерева.
Все це веде до того, що в легеневій тканині накопичується густа і в’язка мокрота, яка є прекрасним середовищем для проживання і розмноження патологічних і умовно-патогенних мікроорганізмів. А, враховуючи і ослаблений імунітет постінсультного пацієнта, розвиток застійної пневмонії зустрічається дуже часто.
Лікувати таке запалення легенів складно, іноді пневмонія спричинена антибіотико-резистентними штамами мікробів, це часто призводить до летального результату.
З метою попередити пневмонію застосовують:
- дихальну гімнастику;
- лікування положенням;
- активна і пасивна ЛФК;
- профілактичне призначення антибактеріальних препаратів при тривалій іммобілізації;
- вібраційний і дренажний масаж;
- прийом откашливающих препаратів.
Тромбоемболічні ускладнення
У зв’язку з гіподинамією практично всі хворі, які перебувають на постільному режимі, схильні до тромбозу глибоких вен нижніх кінцівок (навіть ті, хто до цього не страждав від варикозу або тромбофлебіту). Основна небезпека таких тромбів криється в тому, що вони можуть легко відриватися і, просуваючись по крові руслу, викликати тромбоемболію життєво важливих артеріальних судин, наприклад, легеневої артерії (ТЕЛА), серцевих і мозкових судин (повторний інсульт) і інших внутрішніх органів.
Перше місце по частоті тромбоемболій відводиться ТЕЛА. Це грізне ускладнення, яке може призвести до миттєвої смерті. Тому профілактика тромбозу вен кінцівок займає пріоритетне місце в реабілітації хворого після інсульту.
Методи профілактики ТЕЛА:
- прийом медикаментів, які розріджують кров і перешкоджають утворенню тромбів (непрямі і прямі антикоагулянти), такі ліки призначаються тільки за рецептом лікаря, а процес лікування вимагає постійного лабораторного контролю ефективності та дози препарату, так як при передозуванні можливий розвиток кровотеч;
- еластичне бинтування нижніх кінцівок, носіння спеціального трикотажу (стягуючі колготи, панчохи);
- рання активізація пацієнтів, пасивна і активна ЛФК;
- переривчаста пневмокомпрессия нижніх кінцівок (періодичне надування спеціальних балонів, які надягають на гомілки);
- відмова від шкідливих звичок.
Повторний інсульт
Якщо вам пощастило, і ви пережили вже один інсульт, то ні в якому разі не можна випробовувати долю двічі. Адже повторний інсульт, якщо не стане смертельним, то точно призведе до вираженої інвалідності. Тому необхідно дотримуватися всіх рекомендацій щодо попередження повторної судинної катастрофи:
- щоденний контроль артеріального тиску, прийом всіх медикаментів, які рекомендував лікар з цією метою (самостійне припинення прийому, зміна дозування, заміна ліків заборонені);
- постійна гиполипидемическая терапія (ліки, які знижують рівень холестерину в крові, а також призводять до стабілізації атеросклеротичних бляшок і їх часткового регресу);
- дієтичне харчування;
- при необхідності – антикоагулянтна терапія, особливо, якщо інсульт викликаний кардіогенний емболією (миготлива аритмія);
- здоровий спосіб життя та відмову від шкідливих звичок;
- регулярна фізична активність у відповідності з рекомендаціями лікаря.
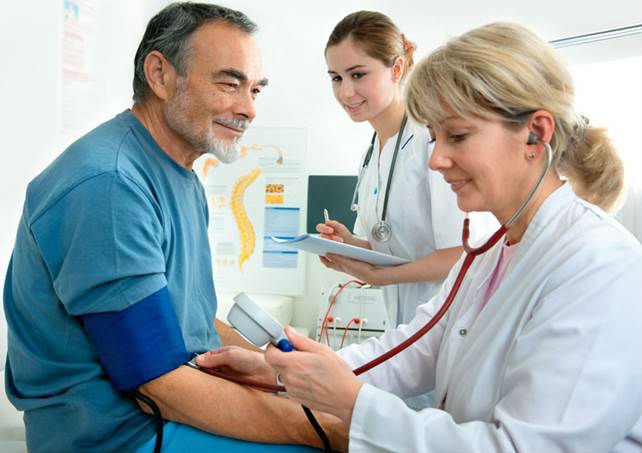
Регулярне відвідування лікаря і самостійний контроль АТ – ефективна профілактика повторного інсульту
Дієтичне харчування після інсульту
Багато пацієнтів задаються питанням, навіщо потрібно дієтичне харчування вже після перенесеного інсульту. Відповідь на це питання проста. Інсульт головного мозку ніколи не є окремим захворюванням, це наслідок первісної хвороби. Тому, незважаючи на перенесену судинну катастрофу, хвороба, яка до неї привела залишається на своєму місці і може сприяти повторному розвитку інсульту, наслідки якого куди більш важкі.
Серед основних причин розвитку інсульту можна назвати:
- гіпертонічна хвороба;
- системний атеросклероз, в тому числі і церебральний;
- захворювання серця з порушенням його ритму і гемодинаміки (миготлива аритмія, пороки, ендокардит, ІХС та ін).
Як відомо, всі зазначені захворювання не виникають ні з того ні з сього. Велику роль у їх розвитку відіграють фактори ризику, які бувають не корригируемые (стать, вік, генетична схильність) і ті, які піддаються корекції (куріння, цукровий діабет, дисліпідемія, гіперхолестеринемія, показники АТ, гіподинамія, ожиріння).
Серед зазначених факторів ризику небезпечних захворювань (гіпертонія, атеросклероз, серцева патологія), а також і самого інсульту важливе значення відводиться характером харчування людини. Жирна та калорійна їжа, збагачена тваринними жирами, холестерином і простими вуглеводами, значно збільшує шанси людини дістати серцево-судинну катастрофу (інсульт, інфаркт), причому, як в перший раз, так і в повторний.
Відео з дієтичними рекомендаціями після інсульту:
Дієта при серцево-судинних захворюваннях

Watch this video on YouTube
Рекомендації по живленню після перенесеного інсульту:
- виключити зі свого раціону або звести до мінімуму їжу, збагачену тваринними жирами і холестерином (необхідно пам’ятати, що холестерин – це тваринний продукт, оскільки в рослинних жирах його бути не може);
- замінити тваринні жири рослинними (сметану і сало на оливкової, кунжутне, лляна олія);
- не вживати продуктів з високим вмістом простих вуглеводів (здобна випічка, тістечка, торти, цукерки та інші солодощі), їх можна замінити сухофруктами і горіхами;
- обмежити вживання солі до 3-5 грам на день;
- виключити міцний чай і каву, газовані напої, алкоголь, пряні, копчені страви, маринади, соління (вони сприяють підвищенню АТ);
- пийте достатню кількість чистої негазованої води, якщо немає протипоказань;
- збільшите кількість у своєму раціоні морепродуктів, свіжих овочів і фруктів, зелені;
- їжу варіть, запікайте без жиру, готуйте на пару;
- вживайте продукти з високим вмістом життєво важливих мікроелементів, поліненасичених омега-3 жирних кислот, які мають гіполіпідемічні здібності.
Важливо запам’ятати! Ніякі дієтичні рекомендації по харчуванню не можуть замінити призначених лікарем медикаментозних засобів для лікування гіпертонії, серцевої патології або іншого, викликало інсульт, захворювання. Тому ні в якому разі не відмовляйтеся приймати ліки, навіть, якщо на перший погляд хвороба відступила.
Таким чином, можна зробити висновок, що реабілітація після інсульту буде успішною тільки у випадку її комплексності, адекватності станом людини, який переніс інсульт, своєчасного початку, підтримки близьких людей і великим бажанням пацієнта повернути собі нормальне життя.